Změna léčby u pacientů se schizofrenií
Nová studie identifikovala šest proměnných v časné léčbě pacientů se schizofrenií, aby předpověděli nadcházející potřebu změny antipsychotické léčby, aby bylo možné uspokojit potřeby dlouhodobé léčby.
Jako pilíře v klinické léčbě a léčbě schizofrenie je třeba antipsychotické léky často měnit kvůli méně než optimálním reakcím pacientů nebo nedostatečné toleranci.
Nedávno publikováno v časopise Psychiatrie BMC„Haya Ascher-Svanum z Eli Lilly and Company a tým vědců poznamenali, že existují minimální údaje o frekvenci, načasování a predikcích změn léčby u pacientů se schizofrenií.
„Předchozí studie, které hodnotily prediktory změny, hodnotily relativně úzký rozsah proměnných, a to u pacientů, kteří nemusí být reprezentativní pro pacienty léčené v obvyklých podmínkách ambulantní péče,“ napsal tým a dodal, že „předchozí výzkum navíc hodnotil prediktory změny léčby v diskrétních časových bodech, což poskytuje časově omezený kontext pro tuto dynamickou léčbu. “
Byly analyzovány údaje o 648 pacientech ve věku 18 let a starších. Účastníkům studie antipsychotické léčby byla diagnostikována schizofrenie, schizoafektivita nebo schizofreniform a zůstali na původně přidělené léčbě po dobu nejméně osmi týdnů.
Po osmitýdenní lhůtě byla léčba pacientů změněna, pokud to bylo klinicky oprávněné.
Výzkumníci hodnotili základní charakteristiky pomocí standardních psychiatrických opatření a recenzí lékařských záznamů, které zahrnovaly výchozí sociodemografické údaje, komorbidní psychiatrické a nepsychiatrické stavy, tělesnou hmotnost, klinické a funkční proměnné.
Skóre změn bylo provedeno během prvních dvou týdnů na standardních opatřeních pro účinnost a snášenlivost a pro určení nejlepších prediktorů přechodu z původně přiřazené antipsychotické medikace bylo použito modelování proporcionálních rizik cox.
Přibližně jedna třetina pacientů - což se rovnalo celkem 191 - změnilo antipsychotika před uzavřením jednoroční studie.
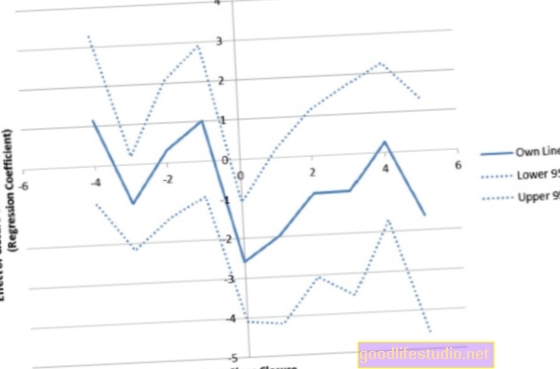
Vědci identifikovali šest charakteristik jako nejlepších prediktorů přechodu, včetně nedostatečného užívání antipsychotik v předchozím roce, již existující deprese, ženského pohlaví, poruchy užívání návykových látek, zhoršení akatizie a zhoršení příznaků deprese a úzkosti během prvních dvou týdny antipsychotické léčby.
"Zdá se, že při naturalistické léčbě schizofrenie převládá antipsychotika, které lze předpovědět malou a zřetelnou sadou proměnných," uzavřel tým. "Je zajímavé, že zhoršení úzkosti a depresivních příznaků a akatizie po dvou týdnech léčby patřily k silnějším prediktorům následného přepínání antipsychotik."
U časných proměnných symptomů úzkosti / deprese a akatizie vědci zjistili, že u každého jednobodového zvýšení skóre subškály deprese / úzkosti v škále deprese / úzkosti syndromu (PANSS) se riziko přechodu zvýšilo o 5,1 procenta a u každého -bodové zvýšení skóre cíle Barnes Akathisia, riziko změny se zvýšilo o 34,5 procenta.
Celkem 304 pacientů dokončilo jednoroční studii beze změny původně předepsaného antipsychotika a celkem 153 ze studie bez změny přešlo.
Další nálezy odhalily, že u žen byla o 37,6 procent vyšší pravděpodobnost přechodu než u mužů a u pacientů s preexistující diagnózou deprese byla o 48,4 procent vyšší pravděpodobnost přechodu než u pacientů bez předchozího stavu.
Také u těch, kteří podstoupili antipsychotickou léčbu v předchozím roce, byla o 38,3 procent méně pravděpodobná změna, a u těch, kteří měli diagnózu užívání návykových látek, byla o 26,9 procent méně pravděpodobná změna než u pacientů bez nemoci.
Vědci navrhli, že „k vyhodnocení a replikaci těchto zjištění jsou zapotřebí další podélné studie.“
Zdroj: BMC Psychiatry