Odstoupení od psychiatrických léků může být bolestivé, zdlouhavé

Mnohem těžší, než je většina lékařů a mnoha psychiatrů ochotna připustit.
Je to proto, že většina lékařů - včetně psychiatrů - neměla s ukončením užívání psychiatrické drogy zkušenosti z první ruky. Vědí jen to, co říká výzkum, a to, co slyší od svých ostatních pacientů.
I když je výzkumná literatura plná studií zabývajících se abstinenčními účinky tabáku, kofeinu, stimulantů a nelegálních drog, existuje relativně méně studií, které by abstinenční účinky psychiatrických drog zkoumaly. Tady je to, co víme ...
Odstoupení benzodiazepinů má větší výzkumnou základnu než většina tříd léků - stažení SSRI má mnohem méně výzkumu. Co tedy ten výzkum říká? Někteří pacienti se budou extrémně obtížně a zdlouhavě pokoušet dostat z předepsaného psychiatrického léku. Kteří? Nevíme
Jedna studie pěkně shrnuje problém, který se vyskytl u mnoha takových pacientů:
Různé zprávy a kontrolované studie ukazují, že u některých pacientů, kteří přerušili léčbu selektivními inhibitory zpětného vychytávání serotoninu nebo inhibitory zpětného vychytávání serotoninu a noradrenalinu, se objeví příznaky, které nelze připsat opětovnému vzestupu základního stavu. Tyto příznaky jsou spíše variabilní a specifické pro pacienta než specifické pro daný lék, ale vyskytují se více u některých léků než u jiných. […]
Neexistuje žádná specifická léčba kromě znovuzavedení léku nebo náhrady podobným lékem. Syndrom obvykle vymizí ve dnech nebo týdnech, i když se neléčí. Současnou praxí je postupné vysazování léků, jako je paroxetin a venlafaxin, ale i při extrémně pomalém zužování se u některých pacientů objeví určité příznaky nebo nebudou schopni drogu úplně vysadit.
Psychiatři a další odborníci v oblasti duševního zdraví již od zavedení Prozac věděli, že dostat se z benzodiazepinů nebo „moderních“ antidepresiv (a nyní přidáme i atypická antipsychotika) může být těžší, než dostat od nich úlevu od příznaků. Přesto se zdá, že někteří psychiatři - a mnoho lékařů primární péče - tento problém popírají (nebo prostě nevědí).
V roce 1997 nastínil tento problém přehled literatury o SSRI (selektivní inhibitory serotoninového receptoru) (Therrien, & Markowitz, 1997):
Představuje přehled literatury z let 1985–96 o abstinenčních symptomech, které se objevují po vysazení antidepresiv selektivního inhibitoru zpětného vychytávání serotoninu (SSRI). Z vyhledávání MEDLINE bylo získáno 46 kazuistik a 2 studie o ukončení léčby.
Všechny selektivní inhibitory zpětného vychytávání serotoninu se podílely na abstinenčních reakcích, přičemž nejčastěji se v kazuistikách uvádí paroxetin. Abstinenční reakce byly nejčastěji charakterizovány závratěmi, únavou / slabostí, nevolností, bolestmi hlavy, myalgií a parestézií.
Nezdálo se, že by vysazení mělo souvislost s dávkou nebo délkou léčby. Příznaky se obvykle objevily 1–4 dny po ukončení léčby a přetrvávaly až 25 dní. […]
Byl vyvozen závěr, že všechny SSRI mohou vyvolat abstinenční příznaky, a pokud jsou vysazeny, měly by se snižovat po dobu 1–2 týdnů, aby se tato možnost minimalizovala.
Někteří pacienti mohou vyžadovat delší zúžení. Žádná specifická léčba závažných abstinenčních příznaků se nedoporučuje po obnovení antidepresiva s následným postupným zužováním, jak je tolerováno.
Závěr je zcela jasný - někteří pacienti budou trpět závažnějšími abstinenčními účinky než jiní. A stejně jako psychiatrie nemá tušení, který lék bude s jakým pacientem fungovat a v jaké dávce (pokud již není v anamnéze), psychiatrie vám také nedokáže říct zatracenou věc o tom, zda bude mít pacient potíže s po ukončení léčby.
Je to jednoduchý pokus a omyl - každý pacient, který vstoupí do ordinace psychiatra, je jeho vlastním osobním pokusným králíkem. To znamená, že jste svým osobním experimentem při zjišťování, jaká droga pro vás bude fungovat (za předpokladu, že jste v minulosti nikdy nebyli na psychiatrické droze). Naše vědecké znalosti dosud nepokročily, abychom byli schopni určit, jaký lék vám bude nejlépe vyhovovat, s minimálním množstvím vedlejších účinků nebo účinků z vysazení.
Americký úřad pro kontrolu potravin a léčiv (FDA) nevyžaduje, aby farmaceutické společnosti prováděly abstinenční studie s cílem analyzovat dopad léku, když je čas na jeho ukončení. Vyžaduje pouze širší hodnocení bezpečnosti a míru účinnosti léku. FDA se obává nežádoucích účinků, když pacient užívá lék - nikoli nežádoucích účinků, když je lék odstraněn. V posledních letech někteří vyzývají FDA, aby požadovala, aby farmaceutické společnosti provedly podrobnější analýzu profilu ukončování léčby, aby veřejnost a vědci získali jasnější obraz.
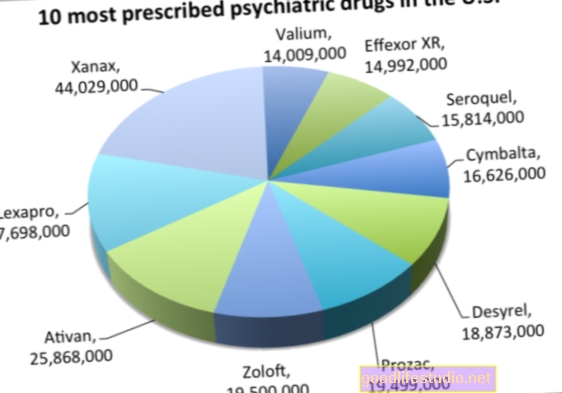
Zatímco všechny SSRI mají tyto problémy, zdá se, že v tom malém výzkumu vynikají zejména dvě léky - Paxil (paroxetin) a Effexor (venlafaxin). Internet je plný hororových příběhů lidí, kteří se snaží vysadit jednu z těchto dvou drog.
A nejsou sami - benzodiazepiny mohou být také velmi obtížně zastavitelné. „Abstinenční reakce na selektivní inhibitory zpětného vychytávání serotoninu se zdají být podobné reakcím na benzodiazepiny,“ tvrdí vědci Nielsen et al. (2012) .1
Co děláte s výběrem?
Většině lidí je předepsán psychiatrický lék, protože je nezbytný pro zmírnění příznaků duševní nemoci. Neužívání léků často jednoduše nepřichází v úvahu - alespoň do úlevy od příznaků (což může často trvat měsíce nebo dokonce roky). Také psychoterapie může často pomoci nejen s primárními příznaky duševních chorob, ale také jako mechanismus zvládání během vysazení léku.2
Důležité je jít do procesu s očima dokořán, pochopit potenciál, který může být přerušení léčby obtížný a bolestivý. Velmi pomalý titrační plán - po dobu několika měsíců - může někdy pomoci, ale nemusí vždy stačit. V některých extrémních případech může být užitečný specialista, který se zaměřuje na pomoc lidem vysadit psychiatrické léky.
Nedovolil bych, aby mi problémy s vysazením některých z těchto léků zabránily v užívání léku.
Ale chtěl bych o tom vědět předem. A chtěl bych pracovat s pečlivým, promyšleným psychiatrem, který nejen uznal potenciální problém, ale také proaktivně pomáhal svým pacientům se s ním vypořádat. Utekl bych - nechodil - pryč od psychiatra nebo lékaře, který tvrdil, že problém neexistuje, nebo že bych si s tím neměl dělat starosti.
Tento článek byl upraven tak, aby objasnil několik vět 14. února 2013.
Reference
Kotzalidis, G.D. a kol. (2007). Syndrom vysazení SSRI / SNRI pro dospělé: Klinicky heterogenní entita. Klinická neuropsychiatrie: Journal of Treatment Evaluation, 4, 61-75.
Nielsen, M., Hansen, E.H., & Gøtzsche, P.C. (2012). Jaký je rozdíl mezi závislostí a reakcemi na vysazení? Srovnání benzodiazepinů a selektivních inhibitorů zpětného vychytávání serotoninu. Závislost, 107, 900-908.
Therrien, F. & Markowitz, J.S. (1997). Selektivní inhibitory zpětného vychytávání serotoninu a abstinenční příznaky: Přehled literatury. Lidská psychofarmakologie: Klinická a experimentální, 12, 309-323.
Poznámky pod čarou:
- Děkujeme společnosti Beyond Meds za návrh tohoto tématu blogu. [↩]
- Je zřejmé, že jsem nenalezl žádný podobný abstinenční syndrom spojený s opuštěním psychoterapie, i když někteří lidé jistě mají potíže s ukončením psychoterapie. [↩]