Studujte rozdíly mezi bipolární a hraniční poruchou osobnosti
V nové studii vědci odhalili výrazné rozdíly mezi bipolárními a hraničními poruchami osobnosti, aby lépe léčili obojí.
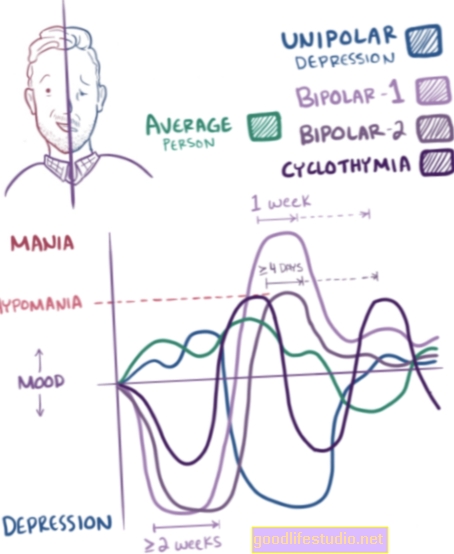
Jedinec s bipolární poruchou má cyklické změny nálady, energie a úrovně aktivity, které sahají od hluboké deprese po mánii nebo hypománii. Osoba s hraniční poruchou osobnosti má potíže s regulací emocí a myšlenek, má impulzivní a bezohledné chování a nestabilní vztahy s ostatními.
Zjištění odhalují, že u pacientů s hraniční poruchou osobnosti je větší pravděpodobnost, že budou mít další poruchy, a také větší pravděpodobnost, že u nich dojde k dětskému traumatu, než u pacientů s bipolární poruchou. Mohou také zaznamenat delší a závažnější epizody deprese.
Studie zahrnovala rozhovory s 268 účastníky v letech 1995 až 2012. Z nich 62 účastníkům byla diagnostikována deprese bipolární II a 206 účastníkům byla diagnostikována velká depresivní porucha se souběžnou hraniční poruchou osobnosti (MDD-BPD).
Depresivní epizody jsou považovány za součást bipolární poruchy, ale deprese je samostatná porucha, která může nastat současně s hraniční poruchou osobnosti.
Všichni účastníci byli ve věku od 18 do 68 let a mohli mít pouze jednu ze dvou poruch - ne obě. Rovněž museli v době rozhovorů splnit oficiální kritéria pro prožití velké depresivní epizody.
Zjištění ukázala, že průměrný věk pacientů ve skupině s MDD-BPD byl 33 let ve srovnání s 37 lety v bipolární skupině. U pacientů s MDD-BPD bylo také méně pravděpodobné, že se vezmou. U obou skupin byl průměrný věk nástupu pod 20 let.
Mezi těmito dvěma skupinami nebyly během předchozích pěti let žádné zásadní rozdíly v rase, úrovni vzdělání, pohlaví, průměrném počtu psychiatrických hospitalizací nebo množství času stráveného mimo práci.
Kromě toho bylo u 38 procent skupiny MDD-BPD diagnostikováno tři nebo více poruch osobnosti (úzkost, nálada a poruchy příjmu potravy) ve srovnání s 26 procenty bipolární skupiny.
Třicet procent skupiny MDD-BPD bylo diagnostikováno s posttraumatickou stresovou poruchou ve srovnání s 10 procenty bipolární skupiny.
Pacienti ve skupině s MDD-BPD měli také delší depresivní epizody, byli celkově depresivnější, měli horší každodenní činnosti a měli výrazně více dětských traumatických událostí - zejména fyzické zanedbávání - než u bipolární skupiny. Tato skupina byla také sebevražednější, přičemž dvakrát více účastníků MDD-BPD než bipolárních účastníků hlásilo tři nebo více pokusů o sebevraždu.
Jediným zjištěným faktorem, který byl v bipolární skupině častější, bylo mít přímého člena rodiny s anamnézou bipolární poruchy.
Hlavním autorem této studie byl Mark Zimmerman, MD, z psychiatrického oddělení v nemocnici na ostrově Rhode Island a z oddělení psychiatrie a lidského chování na Brown Medical School.
Zdroj:Journal of Clinical Psychiatry