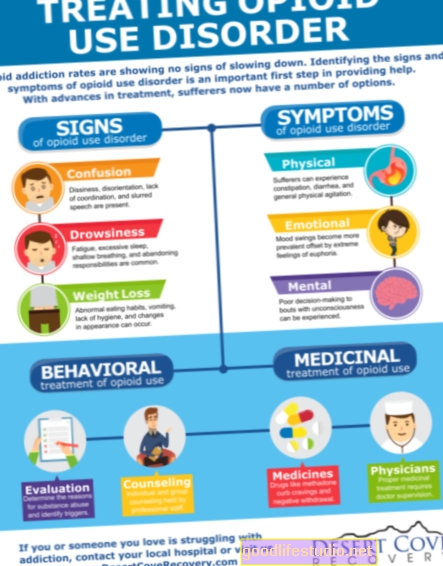
Nespavost při zotavení z časné závislosti zvyšuje riziko relapsu
Nespavost je „převládajícím a přetrvávajícím“ problémem pro pacienty v raných fázích zotavování se z nemoci závislosti - a může vést ke zvýšenému riziku relapsu.
"Léčba poruch spánku v raném zotavení může mít značný dopad na udržení střízlivosti a kvality života," uvedl Nicholas Rosenlicht, MD, z University of San Francisco.
Ve zprávě v Journal of Addiction MedicineVědci uvádějí důkazy naznačující, že výskyt nespavosti v časném zotavení může být pětkrát vyšší než u běžné populace. A může přetrvávat měsíce až roky.
Nespavost může být spojena s vyšším rizikem problémů souvisejících s alkoholem a relapsu, uvedli vědci. Sdružení může probíhat i opačným směrem - další studie zjistily, že u lidí s poruchami spánku je vyšší riziko vzniku závislosti.
Sloučení problému, někteří lidé závislí na pití alkoholu ve večerních hodinách jako způsob řešení problémů se spánkem, uvedli vědci. Má to ale opačný účinek: Alkohol je dobře zdokumentovanou příčinou narušení spánku s toxickými účinky na několik neurobiologických systémů a podle výzkumníků může přispívat k přetrvávajícím problémům se spánkem i během abstinence.
Pokud tedy nespavost přispívá k relapsu, může léčba nespavosti snížit toto riziko?
Důkazy jsou podle výzkumníků smíšené. Poznamenávají, že některé studie ukázaly, že užívání léků na nespavost během zotavení (zejména ze závislosti na alkoholu) může snížit míru relapsu.
Podle vědců by však lékaři měli být při předepisování léků k řešení nespavosti u zotavujícího se pacienta opatrní. Tito pacienti mohou mít zvýšené riziko zneužití, zneužívání nebo závislosti na spánkových lécích, nebo mohou mít sklon k „rebound insomnii“ po vysazení léků, poznamenávají.
Podle jednoho průzkumu většina odborníků na závislost uvedla, že by se zdráhali předepisovat jakékoli léky pacientům se spánkovými problémy.
Tato víra podle výzkumníků rozšířila behaviorální přístupy k léčbě pacientů s nespavostí během zotavování. Zejména důkazy podporují použití kognitivně-behaviorální terapie (CBT), uvedli.
Tento přístup zahrnuje denní spánkové deníky a dotazníky ke shromažďování informací o nespavosti a pokroku pacienta během léčby, stejně jako vzdělávání o spánku a účincích látek, včetně postupů „hygieny spánku“ na podporu dobrého spánku, uvedli vědci.
CBT zasahuje zaměřením na procesy, které udržují nespavost, vysvětlili vědci. Mezi behaviorální intervence patří omezení spánku, omezení času v posteli na skutečnou dobu spánku a kontrola stimulů, jejichž cílem je posílit souvislost mezi spánkem a spánkem.
Pacienti také dostávají kognitivní intervence, náročné negativní nebo katastrofické myšlenky o důsledcích nespavosti.
"Léčba nespavosti po abstinenci představuje důležitý léčebný cíl a nedílnou součást každého plánu obnovy," uzavřel Rosenlicht.
Zdroj: Wolters Kluwer Health