Přidání 2. antidepresiva nemusí zhoršit vedlejší účinky

Vyšetřovatelé se pustili do studie kvůli obavám, že relativně běžná praxe přechodu na antidepresiva nebo přidání druhého antidepresiva k tomu, které jedinec již užívá, může vést ke zvýšeným vedlejším účinkům.
Mnoho lékařů při rozhodování mezi strategiemi zvažuje možnost nežádoucích vedlejších účinků. Nový výzkum v nejnovějším čísle Všeobecná nemocniční psychiatrie nyní naznačuje, že jedna strategie nemusí být škodlivější než ta druhá.
Podle studie z roku 2005 u více než 16 procent dospělých v USA je někdy během života diagnostikována deprese a antidepresiva se k jejich léčbě běžně používají. Archiv obecné psychiatrie.
Naneštěstí vědět, které antidepresivum předepsat, je často nejlépe vzdělaný odhad, protože výzkum v obou American Journal of Psychiatry (2006) a Annals of Internal Medicine (2008) zjistili, že pouze 30 až 50 procent má prospěch z počáteční antidepresivní léčby.
Dalším přístupem je přidání nového antidepresiva při současném užívání původního, což je přístup známý jako augmentace nebo přechod na nové antidepresivum.
Mezi vedlejší účinky antidepresiv patří léky proti bolesti hlavy, potíže se spánkem a sexuální dysfunkce.
Odborníci dříve předpokládali, že změna nebo přidání druhého léku může tyto účinky zhoršit. V současné studii však vědci neočekávaně našli jen minimální rozdíly v nepříznivých vedlejších účincích vyplývajících z obou strategií.
"Věřili jsme, že rozšířená skupina bude mít více vedlejších účinků než skupina s přepínáním," uvedl autor studie Richard Hansen, Ph.D., vedoucí oddělení systémů lékárenské péče na Auburn University.
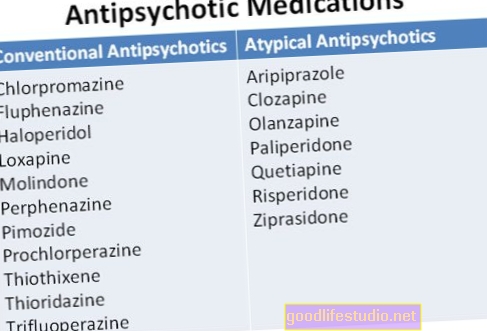
Ve studii bylo téměř 1300 pacientů, kteří nebyli úspěšně léčeni pouze antidepresivem citalopramem, rozděleno do dvou skupin.
U jedné skupiny byl citalopram obohacen o bupropion nebo buspiron. Druhá skupina byla převedena na bupropion, sertralin nebo venlafaxin. Pacienti byli sledováni po dobu asi pěti návštěv po dobu 14 týdnů, aby se vyhodnotilo, jaké vedlejší účinky se vyskytly, pokud vůbec nějaké.
Vědci zjistili, že ačkoliv bolestivé močení a problémy se sexuální dysfunkcí byly častější ve skupině s augmentací než ve změněné skupině, rozdíly nebyly statisticky významné.
„U deprese rezistentní na léčbu by rozhodnutí o rozšíření nebo změně léčby mělo být založeno na klinickém stavu jednotlivého pacienta a na možných přínosech a rizicích každé léčby,“ řekl Hansen Health Behavior News Service.
Alan Schmetzer, M.D., prozatímní předseda oddělení psychiatrie na Lékařské fakultě Indiana University v Indianapolis, souhlasil a uvedl, že pravděpodobnost, že jeho pacienti budou reagovat na první léčbu první dávkou, kterou předepíše, je přibližně 40 až 50 procent.
"Tato studie se snaží odpovědět na důležitou otázku, na kterou v současné době není k dispozici žádný výzkum," uvedl Schmetzer.
"Stojí to za to, protože kdybychom věděli, že pro pacienty je těžší udělat augmentační strategii, pak bychom nejdříve celou dobu zkoušeli přepínat."
Zdroj: News Behavior News Service

























)
